•Thống kê truy cập
![]() Hôm nay :
775
Hôm nay :
775
![]() Tháng hiện tại
: 15452
Tháng hiện tại
: 15452
![]() Tổng lượt truy cập : 1645224
Tổng lượt truy cập : 1645224
•Thông tin tổng hợp
 »
Tin tức Internet
»
Tin sức khỏe
»
Tin tức Internet
»
Tin sức khỏe
Cách khám lâm sàng bộ máy tiêu hóa
Thứ ba - 26/06/2012Trong quá trình khám lâm sàng bộ máy tiêu hoá ta có thể chia ra làm hai phần:
- Phân tiêu hoá trên có: miệng, họng, thực quản. Phần dưới gồm có: hậu môn và trực tràng. Mỗi bộ phận trong phần này đòi hỏi có một cách khám riêng.
- Phần tiêu hoá giữa gồm có: dạ dày, ruột non, ruột kết, gan,mật và tuỵ tạng: tất cả đều nằm trong ỏ bụng, đòi hỏi một phương pháp thăm khám chung, khám bụng.
1. Khám phần tiêu hoá trên và dưới.
- Khám môi:
· Bình thường: Môi màu hồng cân xứng với các bộ phận khác.
· Bệnh lý:
+ Màu sắc: môi tím trong suy tim, suy hô hấp (hen, giãn phế nang…). Môi nhợt trong bệnh thiếu máu.
+ Khối lượng: môi to ra trong bệnh to các viễn cực: nổi u cục cứng hoặc sùi trong các bệnh u lành hoặc ác tính.
+ Những tổn thương khác do mụn phỏng nhỏ mọng nước ở hai mép: chốc mép: nứt kẽ mép giống hình chân ngỗng: giang mai bẩm sinh. Môi trên tách đôi bẩm sinh.
- Khám hố miệng:
· Cách khám: người bệnh há miệng, dùng đèn pin hoặc đèn chiếu để chiếu sáng nếu không bảo người bệnh quay ra phía sáng, ta dùng đè lưỡi để khám thành bên, hai bên và nền miệng, chú ý lỗ ống Stenon ( ở mặt trong má cạnh răng hàm trên số 6 – 7).
· Bình thường: niêm mạc hố màu hồng, nhẵn hơi ướt.
· Bệnh lý, ta có thể thấy.
+ Màu sắc: có mảng đen trong bệnh Addison: có những chấm xuất huyết, bệnh chảy máu.
Những vết loét, ổ loét: trong các bệnh nhiễm khuẩn, bạch cầu cấp: cam tẩu mã: vết loét phát triển rất nhanh, màu đen và rất thối, loét do thiếu Vitamin A, C hay PP.
+ Những mụn mọng nước: do các bệnh nhiểm khuẩn toàn thân.
+ Những khối u: U nang của tuyến nước bọt: những dị dạng bẩm sinh: vòm miệng tách đôi.
+ Hạt Koplik: màu đỏ ở giữa hơi xanh hoặc trắng, to bằng đầu ghim, ở mặt trong má, gặp trong bệnh sởi.
+ Lỗ ống Stenon đỏ và sưng trong bệnh quai bị.
- Khám lưỡi.
Xem lưỡi về các phương diện màu sắc, niêm mạc, gai lưỡi và hình thể.
· Bình thường: lưỡi màu hồng, hơi ướt, các gai lưỡi rõ.
· Bệnh lý ta có thể thấy:
+ Màu sắc và tình trạng niêm mạc:
Ø Trắng bẩn hoặc đỏ và khô trong những bệnh nhiễm khuẩn.
Ø Đen trong các bệnh Addisson thiếu Vitamin PP, urê máu cao.
Ø Vàng (nhất là mặt dưới lưỡi) trong những bệnh gây vàng da.
Ø Nhợt nhạt, mất gai trong thiếu máu.
Ø Bóng đỏ, mất gai và đau trong thiếu máu hồng cầu to Biermer (viêm lưỡi kiểu Hunter).
Ø Loét và nứt kẽ lưỡi: đặc biệt loét ở phanh dưới lưỡi, gặp trong bệnh ho gà.
Ø Những mảng trắng dày và cứng: tình trạng tiền ung thư của lưỡi.
+ Khối lượng:
Ø To đều trong bệnh to các viễn cực, bệnh suy giáp trạng.
Ø Teo một bên lưỡi do liệt dây thần kinh dưới lưỡi.
Ø Các khối u bất thường của lưỡi (lành tính và ác tính).
- Khám lợi và răng:
· Lợi:
+ Bình thường lợi màu hồng, bông ướt, và bám vào chân răng, giống như niêm mạc ở miệng.
+ Bệnh lý:
Ø Có mảng đen trong bệnh Addisson.
Ø Loét trong nhiễm độc mạn tính chì, thuỷ ngân, thiếu Vitamin C, A, PP loét có thể chảy máu trong thiếu Vitamin C.
Ø Chảy mủ chân răng: dùng đè lưỡi ấn vào chân răng, mủ sẽ chảy ra mủ chân răng có thể đọng thành những túi nằm sâu giữa lợi và răng.
Ø Lợi sưng to: do viêm có mủ: khối u của lợi, răng hoặc xương hàm.
· Răng: Khi khám chú ý về số lượng, hình thái và tổn thương của răng.
+ Bình thường số lượng của răng phụ thuộc vào tuổi:
Ø Sáu tháng mọc từ hai đến bốn răng.
Ø Từ 2 đến 5 tuổi có 20 răng sữa.
Ø Từ 11 tuổi thay toàn bộ răng sữa.
Ø Từ 12 đến 18 tuổi có 28 răng.
Ø Từ 18 tuổi trở lên có 32 răng.
Về hình thái răng mọc đều đặn: men trắng bóng và không đau khi nhai và khi gõ.
· Bệnh lý: các bệnh về răng có nhiều liên quan đến bệnh của bộ máy tiêu hoá và toàn thân.
+ Răng mọc chậm, không đủ số lượng, trong bệnh còi xương.
+ Răng rụng nhiều và dễ dàng, trong bệnh đái tháo đường.
+ Sâu răng: Răng có vết đen và đau…
+ Răng Hutchinson trong giang mai bẩm sinh: hai răng cửa trên chệch hướng, bờ lõm hình bán nguyệt, bờ dưới hẹp (hình đanh vít).
- Khám họng:
Họng là ngã ba đường giữa hô hấp và tiêu hoá, thông với tai qua vòi Eustache. Khi họng có tổn thương bệnh lý có thể ãnh hưởng đến nuốt thở và nghe.
· Cách khám họng: người bệnh há miệng, chiếu sáng họng bằng đen pin hay đèn chiếu, dùng đè lưỡi nhẹ nhành ấn lưỡi xuống, ta quan sát hình thái niêm mạc của họng.
· Bình thường:(hình 59) phần trên là lưỡi gà và màn hầu. Hai bên là tuyến hạnh nhân nằm giữa hai cột trước và sau. Phía sau là thành sau họng.
Lưỡi gà và màn hầu sẽ kéo lên bịt phần sau của mũi khi ta nuốt. Tuyến hạnh nhân bình thường nhỏ nhắn nắm nấp sua các cột. Nói chung niêm mạc của hầu cũng đỏ hồng, ướt và nhẵn.
· Bệnh lý:
+ Màn hầu bị liệt một hay hai bên, khi nuốt không kéo lên được và gây sặc lên mũi ( dấu hiệu vén màn).
+ Lưởi gà bị tách đôi trong dị dạng bẩm sinh.
+ tuyến hạnh nhân sưng to, có dạng hốc, có mủ,giả mạc khi bị viêm cấp và mạn tính.
+ Thành sau của họng có thể loét, có mủ, khối u, giả mạc.
+ muốc quan sát phần trên của vòm họng và tố của vòi Eutache, cần phải dùng gương và đèn chiếu,ta có thể thấy sùi vòm họng (VA) ở phần trên cuảa vòm họng và những tổn thương của lỗ vòi Eustache.
- Khám thực quản. Thực quản là nội tạng nằm ở trong sâu không thể khám lâm sàng trực tiếp được. Cho nên ngoài việc hỏi những dấu hiệu chức năng như nuốt đau, nuốt khó, trớ… có tính chất gợi ý, cần phải sử dụng các phương pháp cận lâm sàng như: soi thực quản và chụp thực quản có thuốc cản quang để chẩn đoán những bệnh về thực quản.
- Khám hậu môn và trực tràng. Những tổn thương ở hậu môn và trực tràng thường thấy những dấu hiệu chức năng như đau rát ở hậu môn khi đại tiện, đại tiện khó, mót rặn, đại tiện ra máu ra mũi.
· Khám hậu môn:
+ Tư thế người bệnh: Nằm phủ phục, hai chân quỳ hơi dạng, mông cao đầu thấp, vai thấp, mặc quần thủng đít, hay tụt quần qua đùi. Thầy thuốc đứng đối diện quan sát, dùng tay banh các nếp nhăn của hậu môn và bảo người bệnh rặn để giãn cơ vòng, quan sát phần niêm mạc bên trong.
+ Bình thường: phần dạ của hậu môn nhẵn, các vết nhăn mềm và đều đặn, niêm mạc bên trong hồng và ướt.
+ Bệnh lý: ta thấy có thể:
Ø giữa các nếp nhăn có lỗ rò: lỗ rò thường rất nhỏ, phải quan sát kỹ mới thấy, nếu nặn có thể chảy ra mủ. Hoặc có thể thấy các vết xước giữa các nếp nhăn, có khi thấy giun kim.
Ø Trĩ ngoại: ta thấy tĩnh mạch nổi to và ngoằn ngoèo có khi thành từng búi chảy máu và sưng đau.
Ø Sa trực tràng: khi một đoạn trực tràng tuột qua hậu môn ra ngoài. Vì cọ xát nên đoạn trực tràng này thường khô và xây sát. Có khi bình thường không thấy nhưng khi rặn mạnh mới lòi ra.
- Khám trực tràng: là một động tác cần thiết và bắt buộc trong quá trình thăm khám tiêu hoá, vì có thể phát hiện những tổn thương quan trọng như ung thư trực tràng, trĩ hoặc tình trạng cấp cứu như viêm màng bụng chửa ngoài dạ con bị vỡ… mà nếu bỏ qua có thể gây nguy hiểm đến tính mạng người bệnh.
· Tư thế người bệnh:
+ Nắm phủ phục như khám hậu môn.
+ Nằm ngửa hai chân co và dạng rộng (tư thế sản khoa) thầy thuốc đứng bên phải người bệnh.
+ Nằm nghiêng chân dưới duỗi, chân trên co.
Thầy thuốc dùng ngón tay trỏ có bao cao su thấm sầu nhờn (dầu Parafin) cho trơn, đưa nhẹ nhàng và từ từ vào hậu môn người bệnh, thăm sự chứa đựng bên trong trực tràng, tình trạng niêm mạc và thành trước, sau và hai bên trực tràng.
· Bình thường:
+ Trực tràng rỗng, không đau khi ấn vào các túi cùng màng bụng (túi cùng Dougia), niêm mạc mềm mại trơn, khi rút tay ra không có máu và mủ theo ra.
+ Nam giới ở phía trước, ta sờ thấy tuyến tiền liệt nhỏ, bằng hạt đào, ở giữa có một rãnh dọc nông, mật độ hơi chắc và không đau, ở phía trên là túi cùng hai bên là túi tinh và niệu quản dưới, nhưng không sờ thấy.
+ Nữ giới, qua thăm trực tràng phói hợp với tay đè ăn phía bụng ta có thể thấy một phần tử cung.
· Bệnh lý ta có thể thấy:
+ Những cục phân cứng lổn nhổn có thể đẩy lên hoặc móc ra theo tay.
+ Trĩ nội: Thấy từng búi căng phồng và ngoằn ngoèo ở dưới niêm mạc khi rút tay ra có thể cháy máu.
+ Tuyến tiền liệt to hơn bình thường và cứng: u lành hay ác tính của tuyến tiền liệt.
+ Thành của trực tràng có thể thấy những khối u to nhỏ, hoặc những mảng cứng và rất dễ chảy máu khi khám: thường là ung thư trực tràng.
+ Ngoài ra có thể sờ thấy những khối u hoặc hạch nằm ở gần trực tràng, vùng đáy chậu.
+ Đặc biệt khi thăm trực tràng ta thấy túi cùng Dougia căng phồng và rất đau trong viêm màng bụng mủ, chảy máu ổ bụng do chửa ngoài dạ con bị vỡ.
Những động tác khám hậu môn và trực tràng trên đây bắt buộc người bệnh phải bỏ quần, thầy thuốc cần có thái độ tôn trọng người bệnh, khám nhẹ nhàng, kín đáo, tránh thô bạo sỗ sàng, nhất là đối với phụ nữ.
2. KHÁM PHẦN TIÊU HOÁ GIỮA (Khám bụng)
Trong ổ bụng có rất nhiều nội tạng thuộc các bộ máy khác nhau, muốn thăm khám cần phải biết các vị trí của các phần đó ở trong ổ bụng, và nhất là hình chiếu của chúng lên thành bụng, do đó cần phải nắm được sự phân khu của vùng bụng.
2.1. Phân Khu Vùng Bụng
- Giới hạn của ổ bụng: phía trên là cơ hoành, phía dưới là hai cánh chậu, phía sau là cột sống và cơ lưng, hai bên là cơ và cân thành bụng.
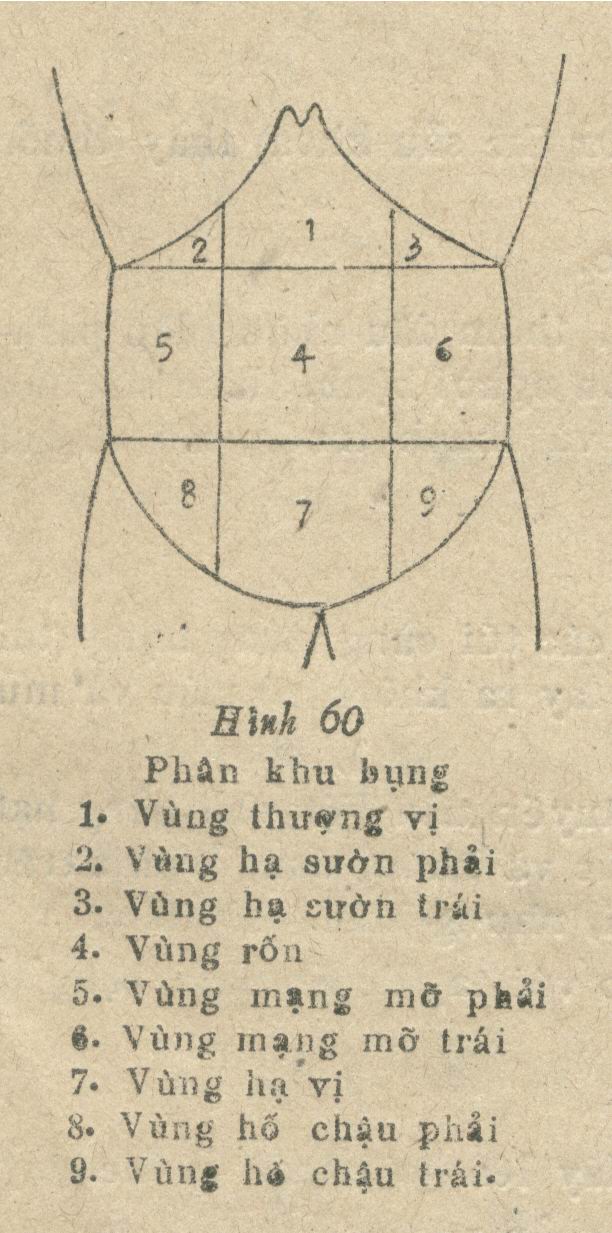
- Phân khu bụng: (hình 60)
a. Phía trước: kẻ hai đường ngang.
- Kẻ đường trên qua bờ dưới sườn (điểm thấp nhất).
- Đường dưới qua hai gan chậu trước trên.
Kẻ hai đường thẳng đứng qua giữa cung đùi phải và trái.
Kết quả chia bụng làm ba tầng, 9 vùng, mỗi tầng có 3 vùng.
Tầng trên: ở giữa là vùng thượng vị (1); hai bên là vùng hạ sườn phải và hạ sườn trái. (3).
Tầng giữa: Ở giữa là vùng rốn (4); hai bên là vùng mạng mỡ phải (5) và trái (6).
Tầng dưới: Ở giữa là vùng hạ vị (7); hai bên là vùng hố chậu phải (8) và trái (9).
b. Phía sau: là hố thắt lưng giới hạn bởi cột sống giữa, xương sườn 1 ở trên, mào chậu ở dưới.
2.2. Hình chiếu của các cơ quan trong bụng lên từng vùng.
2.2.1. Thượng vị:
- Thuỳ trái gan.
- Một phần mặt trước dạ dày, tâm vị, môn vị.
- Mạc nối gan – dạ dày, trong mạc nối có mạch máu và ống mật.
- Tá tràng.
- Tuỵ tạng.
- Đám rối thái dương.
- Động mạch chủ bụng (đoạn đầu).
- Tĩnh mạch chủ bụng (đoạn đầu).
2.2.2. Vùng hạ sườn phải.
- Thuỳ gan phải.
- Túi mật.
- Góc đại tràng phải.
- Tuyến thượng thận phải và cực trên thận phải.
2.2.3. Vùng hạ sườn trái:
- Lách.
- Dạ dày.
- Góc đại tràng trái.
- Đuôi tuỵ.
- Tuyến thượng thận trái và cựa trên thận trái.
2.2.4. Vùng rốn.
- Mạc nối lớn.
- Đại tràng ngang.
- Ruột non.
- Mạc treo ruột và bạch mạc treo ruột.
- Hai niệu quản dọc hai bên cột sống.
- Động mạch chủ bụng và tĩnh mạch chủ bụng.
2.2.5. Vùng mạng mỡ phải.
- Đại tràng lên và ruột non.
- Thận trái.
2.2.6. Vùng mạng mỡ trái
- Đại tràng xuống và ruột non.
- Thận trái.
2.2.7. Vùng hạ vị.
- Mạc nối lớn.
- Ruột non.
- Bàng quang.
- Đoạn cuối của niệu quản.
2.2.8. Vùng hố chậu phải.
- Manh tràng.
- Ruột non.
- Ruột thừa.
- Buồng trứng phải.
2.2.9. Hố chậu trái.
- Đại tràng sích ma.
- Ruột non.
- Buồng trứng trái.
2.2.10. Vùng hố thắt lưng
- Thận và niệu quản.
3. Cách Khám Bụng
3.1. Nguyên tắc.
- Phải khám thật nhẹ nhàng từ nông tới sâu, chỗ lành trước chỗ đau sau.
- Phải đặt sát cả hai bàn tay vào thành bụng, không nên chỉ dùng năm đầu ngón tay.
- Phải khám nơi đủ ánh sáng, trời lạnh phải khám trong buồng ấm. Xoa tay trước khi khám, giải thích cho người bệnh yên tâm.
3.2. Tư thế của người bệnh và thầy thuốc.
- Người bệnh nằm ngửa, hai tay duỗi thẳng chân co, miệng há thở đều và sâu để thành bụng được mềm, cởi áo hoặc vén áo lên ngực, nới bớt rút quần.
- Thầy thuốc ngồi bên phải người bệnh phía dưới.
3.3. Nhìn
· Bình thường: bụng thon tròn đều, thành bụng ngang với xương ức, cử động nhịp nhàng theo nhịp thở, rốn lõm. Người béo hay phụ nữ đẻ nhiều bụng bè ra, ở người phụ nữ đã đẻ trên da bụng có vết rạn da.
· Bệnh lý:
· Những thay đổi về hình thái:
- Bụng lõm hình lòng thuyền do suy môn, lao màng bụng.
- Bụng căng phình.
+ Do có hơi: ruột, dạ dày, chướng hơi.
+ Do có khối u: u thận, u buồng trứng, u gan, lách to.
+ Do có nước: khi nằm bụng bè ra, lúc đứng bụng xệ xuống.
- Rốn lồi: do thoát vị nước hay trong bụng có nước.
- Thoát vị đường trắng làm cho ruột ở trong thoát ra ngoài cơ thẳng to quá đường trắng dưới lớp da bụng
· Những thay đổi về cử động của thành bụng: thành bụng co cứng không cử động theo nhịp thở, các cơ nổi rõ gặp trong co cứng thành bụng do viêm phúc mạc, thủng dạ dày.
· Những triệu chứng bất thường ở bụng:
- Những sẹo mổ, sẹo vết thương cũ ở bụng có giá trị gợi ý chẩn đoán rất tốt; vết mổ đường mật, mổ dạ dày, mổ ruột thừa, mổ tử cung…
- Những nhu động kiểu rắn bò:
+ Ở vùng thược vị do tắc môn vị dạ dày.
+ Ở vùng rốn do tắc ruột non.
+ Theo dọc khung đại tràng do tắc đoạn cuối đại tràng.
+ Những tĩnh mạch nổi rõ gọi là tuần hoàn bàng hệ gặp trong tăng áp lực tĩnh mạch cửa, tắc tĩnh mạch cửa hoặc tĩnh mạch chủ (xem thêm phần cổ trướng).
3.4. Sờ nắn: Cần giải thích trước để người bệnh yên tâm, không sợ đau, không sợ buồn, chú ý đến động tác khám của thầy thuốc ( có thể vừa khám vừa hỏi để đánh lạc sự chú ý của người bệnh).
3.4.1. Các phương pháp sờ nắn:
- Tìm điểm đau: dùng một hay hai ngón tay ấn vào bụng để tìm vị trí chính xác của điểm đau và vùng đau.
- Dùng hai bàn tay áp sát vào thành bụng day day theo một vùng tròn ngược chiều kim đồng hồ. Sờ theo nhịp thở người bệnh. Nếu thành bụng dày, cứng dùng hai bàn tay chồng lên nhau để khám.
- Dùng hai bàn tay móc vào vùng hạ sườn phải hoặc trái người bệnh, thường dùng để khám bờ dưới gan và lách.
- Đẩy lắc: một bàn tay luồn xuống dưới mạng mở hất lên, bàn tay trên bụng ấn xuống đón lấy thường dùng để khám gan và thận.
Chạm bàn tay luồn dưới hố thắt lưng, một bàn tay ở trên ấn xuống để khối u chạm vào tay dưới dùng để phát hiện thận to.
- Tìm dấu hiệu sóng vỗ và dấu hiệu cục đá (xem thêm phần cổ trướng”).
3.4.2 Bình thường: khi khám ta thấy thành bụng mềm mại, không đau, hông sờ thấy lách thận, bờ dưới gan (trừ một phần của thuỳ trái dưới mũi ức) không sờ thấy u hoặc cục bất thường ở bụng, ấn vào các điểm đặc biệt không đau.
3.4.3 Bệnh lý
- Những thay đổi ở thành bụng:
+ Thành bụng phù nề: khám thầy dầy và ấn vào có vết lõm.
+ Thành bụng căng: có nước hoặc có hơi.
+ Thành bụng lồi lõm, chỗ rắn chỗ mềm: viêm dính màng bụng nhiều chỗ do lao…
+ Thành bụng co cứng và có phản ứng: khi ấn vào thì thành bụng co lại, đồng thời người bệnh kêu đau, gạt tay ta ra không cho khám. Gặp trong viêm màng bụng do bất cứ nguyên nhân gì (thủng dạ dày, thủng ruột thừa).
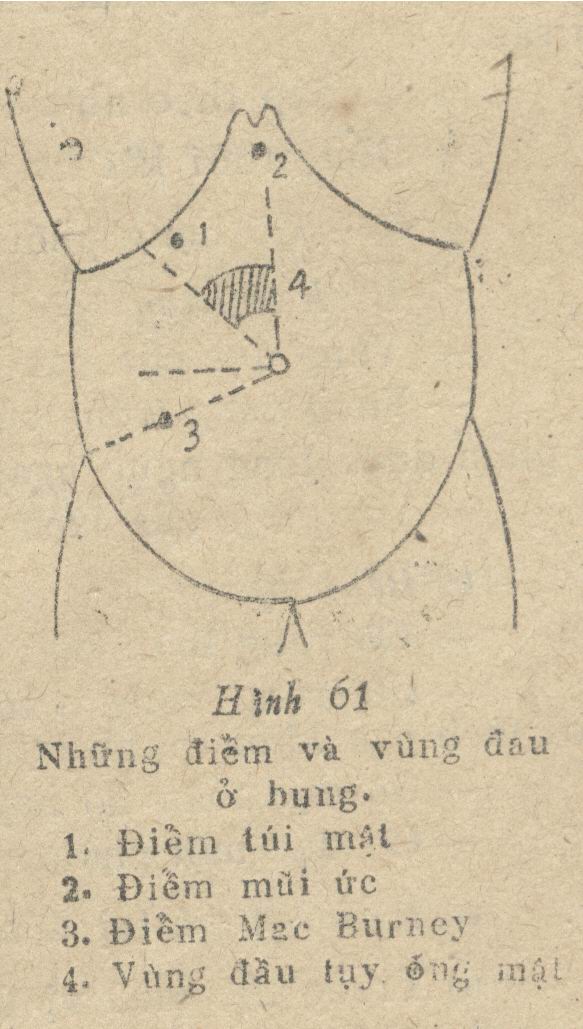
- Những điểm đau cần chú ý khi khám (hình 61):
+ Điểm đau túi mật: chỗ bờ ngoài cơ thẳng to phải gặp bờ sườn bên phải. Đau khi viêm túi mật. Đối với điểm túi mật ta còn lại nghiệm pháp Murphy: Ấn nhẹ ngón tay vào điểm túi mật rồi bảo người bệnh hít vào sâu, nếu đau người bệnh sẽ dừng thở lại đột ngột: nghiệm pháp dương tính gặp trong túi mật.
+ Điểm đau Mac Burney: điểm chia 1/3 ngoài và 2/3 trong của đường giữa rốn và gai chậu trước trên bên phải. Đau khi viêm ruột thừa.
+ Điểm cạnh mũi ức bên phải đau trong bệnh giun chui ống mật.
+ Vùng đau đại tràng họp thành một đường dọc theo đại tràng gặp trong viêm đại tràng.
+ Vùng đầu tuỵ và ống dẫn mật chủ: ở trong góc một cạnh là đường giữa bụng, một cạnh là đường phân giác của góc đường giữa và đường ngang rốn bên phải. Vùng này đau trong viêm tuỵ, sỏi mật.
+ Điểm sườn lưng: góc giữa xương sườn thứ 12 và khối cơ chung thắt lưng. Đau trong viêm tuỵ cấp, viêm quanh thận.
+ Các điểm niệu quản: xem phần tiết niệu.
Phát hiện 1 khối u ổ bụng: trong khi thăm khám ta có thể sờ thấy khối u ở vùng bụng, muốn biết khối u đó thuộc bộ phận nào? Tổn thương ra sao? Cần biết hình chiếu của nó lên thành bụng và tìm lần lượt những đặc tính sau đây:
+ Vị trí: Vùng trên rốn, hạ sườn, hố chậu, dưới rốn…
+ Hình thể và kích thước: thí dụ khối u hình quả đậu dài gần 10 cm, ngang 5-6 cm nghĩ đến thận, cần vẽ lại hình khối u trên giấy để tiện chẩn đoán và theo dõi.
+ Bờ tròn đều hay nham nhở: những khối u ác tính bờ thường gồ ghề nham nhở.
+ Mặt nhẵn hay gồ ghề: mặt lồi lõm cũng thường biểu hiện tính chất ác tính của khối u.
+ Mật độ cứng nhắc hay mềm: lách to thường có mật độ chắc, ung thư gan thường rắn, gan ứ máu thường mềm.
+ Đau hay không? Đau thường biểu hiện viêm nhiễm.
+ Di động hoặc cố định: những khối u của lách, gan có thể di động theo nhịp thở.
+ Ở nông hay sâu: khối u của gan, mạc treo thường nông, khồi u thận ở sâu…
+ Có đập theo nhịp tim không? Khối u mạch máu đập theo nhịp tim.
+ Đồng thời kết hợp gõ để xác định độ đục, trong.
3.5. Gõ: Gõ bụng phối hợp với sờ nắn mang lại nhiều giá trị chẩn đoán.
3.5.1. Bình thường: gõ bụng ta xác định được:
- Vùng đục của gan (xem bài khám gan).
- Vùng vang trống cuả túi hơi dạ dày (khoảng traube): Hình bán nguyệt ở phần dưới lồng ngực ngay trên bờ sườn trái.
- Vùng đục của lách (xem bài khám lách).
3.5.2. Bệnh lý:
- Gõ vang toàn bộ: bụng chướng hơi.
- Gõ trong vùng trước gan:thủng dạ dày, thủng ruột. Trong ở đây do hơi tách gan khỏi thành bụng.
- Gõ đục toàn bộ hay đục ở vùng thấp: bụng có nước.
- Gõ đục một phần: khối u có nước cục bộ.
3.6. Nghe. Ít giá trị nên chỉ sử dụng trong một số trường hợp đặc biệt.
3.6.1. Trong tắc môn vị ứ nước dạ dày: lắc người bệnh vào lúc sáng sớm lúc đói nghe thấy tiếng óc ách của dạ dày.
3.6.2. Tắc ruột có ứ hơi nước: sờ nắn ta có thể thấy tiếng hơi chuyển ùng ục trong bụng.
3.6.3. Dùng ống nghe dọc theo đường đi của động mạch, tĩnh mạch trong bụng: nghe thấy tiếng thổi trong trường hợp hẹp hoặc viêm tắc động mạch chủ, động mạch thận…(nghe cả phía trước và phía sau).
CÁC PHẦN KHÁM KHÁC VỀ BỘ MÁY TIÊU HOÁ
Ngoài phần khám gan và túi mật sẽ có bài riêng, torng khi khám lâm sàng bộ máy tiêu hoá ta cần khám phân và nước mật.
1. KHÁM PHÂN.
Là động tác cần thiết không thể thiếu trong quá trình thăm khám tiêu hoá.
· Bình thường: phân nàu vàng dẻo, đóng thành khuôn, khối lượng chừng 200 –300g mỗi ngày.
· Bất thường: phân có thể thay đổi.
- Về số lượng lần đại tiện: ỉa chảy, táobón.
- Về khối lượng: trong kiết lị lượng phân rất ít.
- Về độ rắn, mềm, lỏng.
- Về chất phân:
+ Phân có màu vàng mỡ: suy gan, tắc mật.
+ Phân bóng, quánh, vàng mỡ: suy tuỵ
+ Phân sống, lổn nhổn, thiếu dịch vị.
+ Phân lẫn máu và mũi: hợi chứng kiết lị.
- Về mùi: phân có mùi khắm hoặc chua do rối loạn quá trình lên men trong ruột.
Ngoài nhận xét lâm sàng ta còn cần xét nghiệm phân về phương diện vi mô, hoá học có thể giúp cho chẩn đoán các bệnh về tiêu hoá nhất là các bệnh của ruột, tuỵ tạng và gan mật.
2. THÔNG DẠ DÀY VÀ TÁ TRÀNG.
- Thông dạ dày: đặt ống thông vào dạ dày lấy dịch dạ dày để đánh giá về số lượng và chất lượng là một động tác cần thiết trong việc thăm khám dạ dày.
+ Dụng cụ:
Ống Einhornta
Cốc thuỷ tinh có chân, chia độ, loại 200ml.
Bơm tiêu 20ml.
Một số ống nghiệm.
Dầu Parafin.
+ Cách tiến hành: sáng sớm lúc đói (chưa ăn và uống), người bệnh ngồi thoải mái và được chuẩn bị tư tưởng từ trước.
Đặt nhẹ đầu ống Einhorn đã được chấm đầu parafin cho trơn qua miệng người bệnh, khi vào đến họng, bảo người bệnh thở đều và nuốt dần, vừa nuốt ta vừa đẩy nhẹ ống cho đến mứa 45 cm hay 50 cm thì dừng lại vì đã vào đến dạ dày.
Sau đó dùng bơm tiêm hút dần nước dịch dạ dày hoặc để tự nhiên cho chảy ra.
+ Bình thường:
+ Về số lượng: dịch dạ dày lúc đói không quá 100ml, trung bình là 40ml.
+ Mùi: không có mùi.
+ Màu: không có màu hoặc hơi trắng đục.
+ Độ trong: trong hoặc hơi trắng đục, không có lẫn thức ăn.
+ Bất thường:
+ Số lượng: dịch dạ dày lúc đói nhiều hơn 100ml: dạ dày đa tiết, dịch tá tràng trào lên. Hẹp môn vị: dịch dạ dày rất nhiều có lẫn thức ăn từ chiều hôm trước chưa tiêu.
+ Màu sắc:
Vàng hay xanh: do dịch Tá tràng trào lên.
Đỏ hồng: máu mới chảy trong dạ dày.
Nâu đen: máu chảy trong dạ dày đã lâu.
Dịch dạ dày có máu thường nổi lên tổn thương thực thể của dạ dày: viêm loét, ung thư dạ dày…
+ Để chẩn đoán các bệnh của dạ dày, khi thông dạ dày ta còn tiến hành làm thí nghiệm: histamin, insulin và các nước Âu châu thì dùng bữa ăn Ewan với bánh mì, sau đó theo dõi các thay đổi về số lượng và sinh hoá của dịch dạ dày (sẽ nói kỹ ở phần sau).
- Thông tá tràng: cũng giống như thông dạ dày, đặt ống thông vào tá tràng, lấy dịch tá tràng, mật, dịch tuỵ, sau đó đánh giá các thay đổi về chất lượng và số lượng để chẩn đoán các bệnh về gan, mật, tuỵ.
+ Dụng cụ:
Ống Einhorn.
Một số ống nghiệm.
Dầu Parafin.
Bơm tiêm 20ml.
Dung dịch Magiê Sunfat 30%: 30ml.
Dầu lạc hay dầu Oliu: 20ml.
+ Cách tiến hành: Tiến hành giống như lấy nước dạ dày. Sau khi ống thông vào đến dày thì: để người bệnh nằm nghiêng qua phải, sau 30 phút đến 1 giờ, đầu ống Einhorn vào đến tá tràng, xác định được chắc chắn bằng tính chất dịch hút ra ( thử với giấy quỳ) và sẽ hút được mật ra, sau đó bơm thêm chất Magiê sunfat hoặc dầu lạc để kích thích tiết mật.
+ Bình thường: ta lấy được 3 loại mật:
+ Mật A màu vàng nhạt và trong, lượng chừng 20ml, là mật ở ống mật.
+ Mật B xuất hiện sau khi kích thích bằng bơm Magiê Sunfat hay dầu lạc. Mật B màu xanh hoặc vàng sẫm rất quánh, lượng từ 40-60ml: là mật của túi mật.
+ Mật C tiếp theo mật B, màu vàng nhạt hơn và ít quánh hơn mật B, đó là mật từ gan xuống.
+ Bệnh lý:
+ Không lấy được mật: hoặc ống thông chưa vào tới tá tràng: muốn biết có vào đến tá tràng hay còn trong dạ dày ta kiểm tra bằng giấy quỳ (nếu có phản ứng kiềm: đã vào đến tá tràng; phản ứng toan: còn ở trong dạ dày), có thể kiểm tra bằng Xquang nếu có điều kiện.
Hoặc ống thông đã vào đến tá tràng nhưng đường mật bị cản trở, mật không xuống được: u đầu tuỵ, sỏi mật, u đường mật..
+ Không có mật B: Túi mật bị loại do teo hoặc do sỏi làm tắc ống túi mật.
+ Khi hút mật có thấy bùn mật hoặc những sỏi nhỏ: gặp trong sỏi đường mật.
+ Bằng phương pháp thông tá tràng định phút và các xét nghiệm vi mô, sinh hoá của nước mật ta chẩn đoán được sự hoạt động chức năng của đường mật, túi mật và nguyên nhân của những bệnh gan mật.
Bộ máy tiêu hoá gồm rất nhiều bộ phận khác nhau, nằm sâu trong ổ bụng các triệu chứng rất phức tạp. Muốn khám phát hiện các triệu chứng cần phải hỏi kỹ về chức năng, thăm khám tuần tự từng phần một hệ thống, khám tỉ mỉ cẩn thận. Bằng cách kết hợp các triệu chứng lâm sàng ta có thể chẩn đoán một số lớn bệnh về tiêu hoá, tuy nhiên để chẩn đoán chính xác và chi tiết hơn, để phát hiện trong một số trường hợp khó ta cần kết hợp với các phương pháp cận lâm sàng.
Những bài mới hơn
Những bài cũ hơn